Профилактика падений и переломов у лиц пожилого и старческого возраста
ПАМЯТКА
ПРОФИЛАКТИКА УЛИЧНОГО ТРАВМАТИЗМА У ПОЖИЛЫХ ЛЮДЕЙ
- В зимнее время старайтесь выходить на улицу только в сопровождении кого-либо из членов семьи. Если такой возможности нет, во избежание падения на улице используйте трость. При переходе дороги не стесняйтесь попросить помощи у окружающих людей. Будьте осторожны на лестнице.
- В непогоду (снегопад, гололед, дождь) старайтесь не выходить из дома на улицу. Для пожилых людей такие погодные условия особенно травмоопасны. Сделайте небольшой запас продуктов длительного хранения, а молоко и хлебобулочные изделия попросите купить родственников или соседей.
Памятка о мерах безопасности пожилого человека вне дома
Чтобы обезопасить себя вне дома, пожилые люди должны придерживаться следующих советов:
- Путешествуйте группой.
Даже если появилось очень срочное дело, попросите кого-нибудь сопроводить вас. На длительную прогулку или в путешествие отправляйтесь с друзьями, хорошо знакомыми людьми. Будьте осмотрительны, не отвлекайтесь. Чтобы не стать жертвой воров или мошенников, сосредоточьтесь на своем маршруте и конечном пункте назначения. Внимательно следите за вещами. Часто жертвой мошенников становятся именно пожилые люди.
- Всегда имейте при себе мобильный телефон.
В наши дни мобильный телефон стал незаменимым помощником пожилых людей. Если вы плохо себя почувствовали или возникла чрезвычайная ситуация, всегда можно связаться с родственниками, друзьями, специальными городскими службами. Пожилым людям иногда сложно разобраться в современной технике. Попросите близких ввести в ваш телефон номера полиции, пожарной части, скорой помощи и установить функцию быстрого набора. Составьте памятку с телефонами экстренных служб.
- Всегда оповещайте родных и близких о месте своего пребывания.
Если вы собираетесь выйти из дома по делам, сообщите кому-нибудь из родных о своих намерениях. Обозначьте время, когда планируете вернуться. Этот человек должен побеспокоиться, если вас не будет в назначенный час, и перезвонить вам, чтобы убедиться, что все в порядке.
- Избегайте опасных районов и темных улиц.
Сторонитесь плохо освещенных улиц, отдаленных городских районов, пустырей. Осторожно проходите по тротуарам и пешеходным аллеям, которые находятся в тени кустов или деревьев. В таких местах могут прятаться потенциальные грабители. Пожилые люди часто становятся жертвами подобных преступлений.
- Откажитесь от передвижений в темное время суток.
Не возвращайтесь в темное время суток из гостей. Если вы припозднились, то лучше остаться ночевать у родственников или друзей. Темным вечером будьте осмотрительны. В случае если следом за вами кто-то идет по улице, входит в подъезд, поднимается по лестнице, не доставайте ключ, позвоните в соседние квартиры. При необходимости позвать на помощь кричите громко: «Пожар!».
- Не рискуйте из-за денег или ценных вещей.
Помните, что ваша жизнь бесценна. Если на вас напал грабитель, подчинитесь его требованиям, отдайте все, что имеете. Не демонстрируйте свою храбрость. Лучше утратить кошелек, чем здоровье или жизнь.
- Не носите с собой крупные суммы денег, не храните кредитные карты вместе с пин-кодом.
Напишите заявление о перечислении пенсии на ваш банковский счет. Не храните дома, не носите в кошельке крупные суммы денег. Не кладите записки с пин-кодом вместе с пластиковой картой. Обращайтесь в учреждения для оплаты какой-либо квитанции, для получения справок или субсидий заблаговременно. В спешке пожилые люди часто допускают ошибки, теряют документы и деньги.
- Будьте бдительны в общественном транспорте.
Постарайтесь не садиться в пустой автобус, трамвай, вагон электрички. Если у вас нет другого выбора, то расположитесь рядом с дверью, ближе к водителю или кондуктору. Передвигаясь по городу в общественном транспорте, не выпускайте свои вещи из поля зрения. Всегда носите с собой несколько мелких монет или проездной билет на городской транспорт. Не расплачивайтесь крупными денежными купюрами.
- Не разглашайте свои персональные данные.
Часто пожилым людям звонят по телефону представители различных фирм. Они предлагают выгодно приобрести лекарства, получить бесплатную путевку в санаторий, пройти медицинское обследование. Иногда от незнакомых людей поступают просьбы о финансовой помощи вашим родным: сын попал в аварию, внука забрали в полицию и т. п. Не откликайтесь на подобные уловки мошенников. Лучше сразу же перезвоните своим родным, чтобы убедиться, что у них все в порядке. Не сообщайте незнакомым людям ваши паспортные данные, номер пластиковой карты, коды доступа, номер банковского счета, информацию из ваших СМС-сообщений.
Профилактика травматизма дома у пожилых людей
Риск получения травмы напрямую зависит от образа жизни и поведения людей старшего возраста. Чтобы предотвратить печальное развитие событий, специалисты разработали для них памятку по профилактике травматизма:
- Не поднимайте массивные вещи, не носите тяжелые сумки. Пожилым людям не рекомендуется поднимать вес свыше 3 кг.
- Не напрягайте спину, не делайте резкие наклоны или повороты, порывистые движения телом.
- Не нагибайтесь, поднимая предмет с пола. Для этого пожилому человеку лучше присесть или опереться на одно колено.
- Не используйте стулья, табуреты, пуфики, чтобы достать высоко расположенные предметы. Возьмите переносную лестницу (стремянку) или попросите кого-нибудь помочь.
- Положите в ванной комнате нескользящие коврики на резиновой основе, закрепите их на полу.
- При купании осторожно обращайтесь с гладкими предметами. Чтобы не поскользнуться на мокром мыле, не допускайте его падения в ванну или на пол. Для безопасного использования сделайте в мыльном бруске отверстие и протяните в него шнурок. По окончании купания в ванной вынимайте пробку в сидячем положении и только после этого вставайте.
- Не поднимайтесь слишком быстро, если сидите или лежите. У пожилых людей при изменении положения тела может снизиться артериальное давление. Попытка резко встать приведет к слабости и возможному падению. 8. В квартире пожилого человека оптимальная температура должна быть не ниже +20 °С. Длительное нахождение в прохладном помещении приводит к снижению температуры тела и сонливости. В таком состоянии пожилой человек может легко оступиться и упасть.
- Регулярно проверяйте остроту зрения, носите очки в соответствии с рекомендациями врача. Неподходящие очки искажают перспективу и могут стать причиной травмоопасной ситуации.
- Не носите обувь на скользящей подошве. Для пожилых людей лучше подойдут изделия на резиновой платформе. Будьте осторожны на скользких лестницах и мощеных полах.
Проект «Профилактика ожирения у детей 6-9 лет»
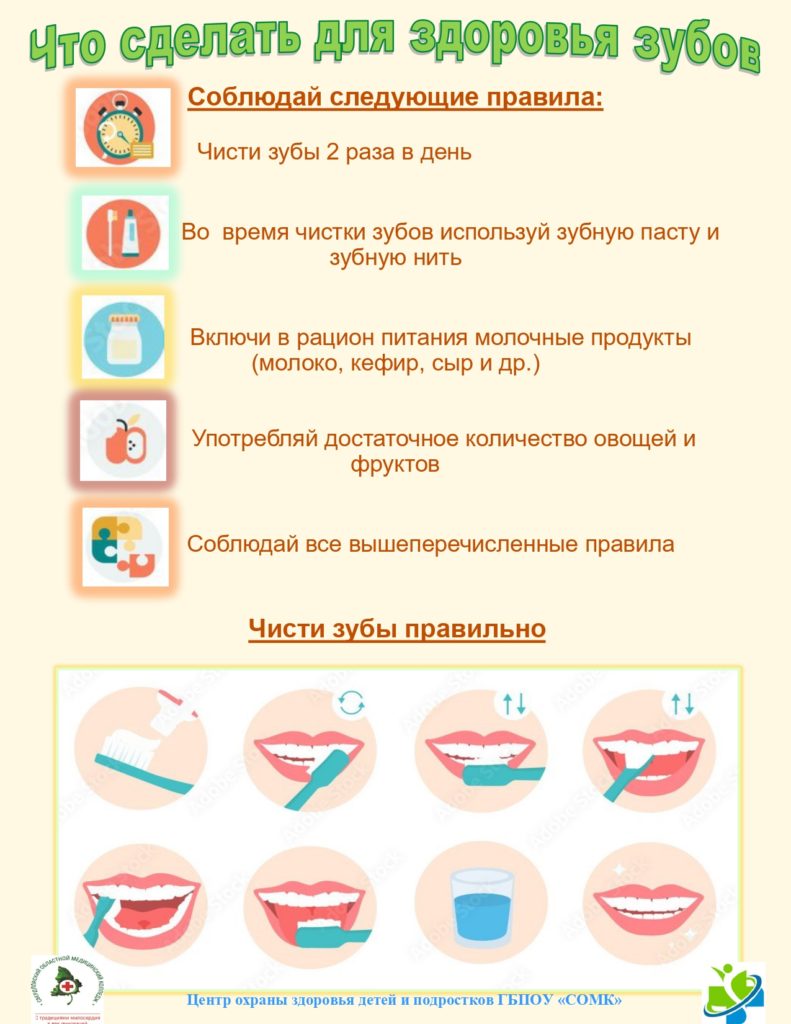
Профилактика бешенства
Бешенство (гидрофобия) — острая вирусная зоонозная инфекция, возникающая после укуса, оцарапания или ослюнения неповрежденных кожных покровов инфицированным животным. Характеризуется развитием энцефалита, сопровождающегося гидро- и аэрофобией, на фоне повышенной возбудимости нервной системы, с последующим развитием параличей. Заболевание заканчивается смертью. Инкубационный период от нескольких дней до года и более.
Источником инфекции являются инфицированные животные: домашние (собаки, кошки), сельскохозяйственные животные, дикие животные (лисы, волки, песцы, барсуки), грызуны, летучие мыши и другие.
Профилактика бешенства заключается в борьбе с бешенством среди животных (вакцинация животных, отлов бродячих животных), предупреждение бешенства у лиц, подвергшихся нападению инфицированным животным (лечебно-профилактическая вакцинация) и у лиц, имеющих высокий риск заражения бешенством (ветеринарные работники, лица, выполняющие работы по отлову и содержанию животных, егеря, охотники, лесники и другие профессиональные группы (профилактическая вакцинация).
ЕСЛИ НА ВАС НАПАЛО ЖИВОТНОЕ:
! Немедленно или как можно раньше проведите местную обработку ран (укусов, царапин, ссадин) и мест ослюнения – обильно промыть рану водой с мылом или другим моющим средством и обработать края раны 70% спиртом или 5% раствором йода.
! Немедленно обратитесь в медицинское учреждение (травматологический пункт, приемное отделение) для назначения курса лечебно-профилактической иммунизации. Лечебно-профилактической иммунизации подлежат все лица, подвергшиеся риску заражения бешенством. Противопоказания отсутствуют. Успех вакцинации зависит от того, насколько раньше начато лечение, от соблюдения схемы вакцинации и правил поведения во время курса прививок.
! За виновным животным установите наблюдение в течение 10 суток: если за период наблюдения животное остается здоровым, то лечение можно прекратить.
Прививка против гриппа – выбор в пользу здоровья!
Уважаемые жители ГО В. Тура!
Администрация ГБУЗ СО « ЦГБ г. В. Тура» приглашает вас на вакцинацию против гриппа.
Грипп — острая инфекция дыхательных путей, вызываемая вирусами гриппа А или В. Заразиться гриппом легко: инфекция передается воздушно-капельным путем от больного человека к здоровому при кашле, чихании и т.д. Типичными проявлениями гриппа является внезапное начало, высокая температура, озноб, кашель, боли в мышцах, головная боль и т.д.
После перенесенного гриппа даже здоровые молодые люди длительно восстанавливаются, прежде чем вернуться к обычному темпу жизни. Заболевание же этой инфекцией пожилых людей, страдающих различной хронической патологией, грозит не только обострением имеющихся заболеваний, но и развитием серьезных постгриппозных осложнений: пневмоний, поражений сердечной мышцы, бронхитов и т.д. Особый акцент эпидемиологи делают на группах риска, к которым относятся работники сферы здравоохранения и образования, дети, лица старше 60 лет, беременные женщины и пациенты с хронической патологией. Таким гражданам необходимо привиться в первую очередь.
Самым эффективным средством защиты против гриппа является прививка.
Для вакцинации взрослого населения используется вакцина «Совигрипп». Вакцина формирует высокий специфический иммунитет против сезонного гриппа.
Какие имеются противопоказания к проведению прививки против гриппа?




Осторожно! Летом активизируются змеи!

⠀
Не обязательно ехать в лес, чтобы встретить змею – от укусов пресмыкающихся страдают в городе или на даче.
⠀

Наш доктор, заведующая отделением реанимации и интенсивной терапии каменской детской городской больницы Лилия Марчук рассказывает: «Когда змеи прогреваются солнцем, они бывают агрессивными. К счастью, чаще встречаются медянки — это рептилии, яд которых не смертелен, но вызывает отравление и нарушение свертывающей системы крови, т.е. может привести к тромбозам, особенно у детей и взрослых из групп риска по возрасту и здоровью».
⠀

Помните, при укусе змеи важно срочно вызвать скорую помощь! Пока врачи едут, МОЖНО обхватить место укуса зубами и начать отсасывать яд, периодически сплевывая содержимое. Делать это надо в течение 10-15 минут.
⠀

Напоминаем, чего нельзя делать при укусе змеи

НЕЛЬЗЯ разрезать рану — это увеличивает ее площадь, это позволит яду быстрее распространиться по организму.

НЕЛЬЗЯ прижигать рану – в результате человек получит еще и ожог. При этом, никакого эффекта на яд это не произведет.

НЕЛЬЗЯ накладывать жгут на артерию, чтобы «запечатать» яд в конечности. Это может привести к некрозу, гангрене и ампутации.

НЕЛЬЗЯ пить алкоголь. Алкоголь, в данной ситуации, тоже яд — на его переработку организм потратит ресурсы.
⠀
ЧИТАЙТЕ БОЛЬШЕ НОВОСТЕЙ НА MZSO.INFO
Система здравоохранения РФ готова к оказанию медицинской помощи пациентам с оспой обезьян
Собрали важную информацию о том, что сейчас известно об оспе обезьян, мерах профилактики, а также о том, что уже было сделано для готовности системы здравоохранения к случаям заболевания



Поделиться Показать список поделившихся
 Пыль окружает нас везде: дома, на улице, на работе, в лифте.
Пыль окружает нас везде: дома, на улице, на работе, в лифте.⠀
Количество и состав пыли в каждом доме различается и зависит от климата, времени года, возраста постройки, количества проживающих людей, привычки готовить и убирать.
⠀
Пыль – это не только некрасиво, но еще и вредно для здоровья. C частицами пыли могут распространяться бактерии, вирусы и грибки.
Многократное чихание, кашель, зуд в глазах и носоглотке, слезотечение – частые признаки аллергической реакции на компоненты пыли. Если человек страдает бронхиальной астмой, симптомы могут быть куда серьезнее – сухой кашель, свистящее, затрудненное дыхание.
 Насовсем избавиться от пыли не получится, но соблюдая несложные правила, можно в разы снизить ее количество.
Насовсем избавиться от пыли не получится, но соблюдая несложные правила, можно в разы снизить ее количество.⠀
 Протирайте все поверхности, даже те, на которых не видно пыли (она там есть, просто слой очень тонкий).
Протирайте все поверхности, даже те, на которых не видно пыли (она там есть, просто слой очень тонкий). Вытирайте пыль не только с мебели, техники и картин, но и с жалюзи, уделяя внимание каждой планке.
Вытирайте пыль не только с мебели, техники и картин, но и с жалюзи, уделяя внимание каждой планке. Отодвигайте крупную мебель и протирайте пыль в труднодоступных местах.
Отодвигайте крупную мебель и протирайте пыль в труднодоступных местах. Используйте для уборки влажную тряпку.
Используйте для уборки влажную тряпку. Убирайте пыль правильно (сверху вниз): от верха шкафов до предметов интерьера на полу.
Убирайте пыль правильно (сверху вниз): от верха шкафов до предметов интерьера на полу. Регулярно проводите чистку ковров, выбивайте матрасы, одеяла и подушки, стирайте шторы и чехлы.
Регулярно проводите чистку ковров, выбивайте матрасы, одеяла и подушки, стирайте шторы и чехлы. Меняйте белье как можно чаще. Пыль со всем ее содержимым — клещами и чешуйками кожи собирается в постели.
Меняйте белье как можно чаще. Пыль со всем ее содержимым — клещами и чешуйками кожи собирается в постели. Уборки с помощью пылесоса недостаточно, желательно завершать ее мытьем полов.
Уборки с помощью пылесоса недостаточно, желательно завершать ее мытьем полов. Регулярно меняйте фильтры в кондиционерах.
Регулярно меняйте фильтры в кондиционерах. Проветривайте помещение в процессе и после уборки.
Проветривайте помещение в процессе и после уборки.⠀
Помните, от качества воздуха зависит здоровье


возникновения чрезвычайных ситуаций на территории
Свердловской области на 16 июля 2022 года
1. ПРОГНОЗИРУЕМАЯ ОБСТАНОВКА
1.1. Метеорологический прогноз: согласно штормовому предупреждению ФГБУ «Уральское УГМС» прогнозируются опасные метеорологические явления, обусловленные очень сильными дождями, сильными ливнями, градом, местами крупным, шквалистым усилением ветра до 25 м/с.
В связи с чем существует повышенный риск обрывов ЛЭП, образования автомобильных заторов, ДТП, затопления низменных участков местности.
Следует знать и выполнять общие меры безопасного поведения во время сильного ветра:
Находясь в доме или в квартире:
— закройте все форточки и окна, проверьте надёжность их закрытия;
— отключите электричество, газ и перекройте водопровод;
— безопасными местами при сильном ветре являются места, удалённые от окон – туалеты, коридоры, встроенные шкафы;
— не пользуйтесь лифтом.
Если сильный ветер застал Вас на улице:
— немедленно укройтесь в подъезде или прочном здании;
— не следует прятаться около стен домов, на остановках общественного транспорта, около рекламных щитов, под деревьями, около недостроенных зданий;
— не подходите к оборванным проводам, к раскачивающимся вывескам и т. д.;
— держитесь подальше от гнилых и старых, особенно одиночно стоящих деревьев.
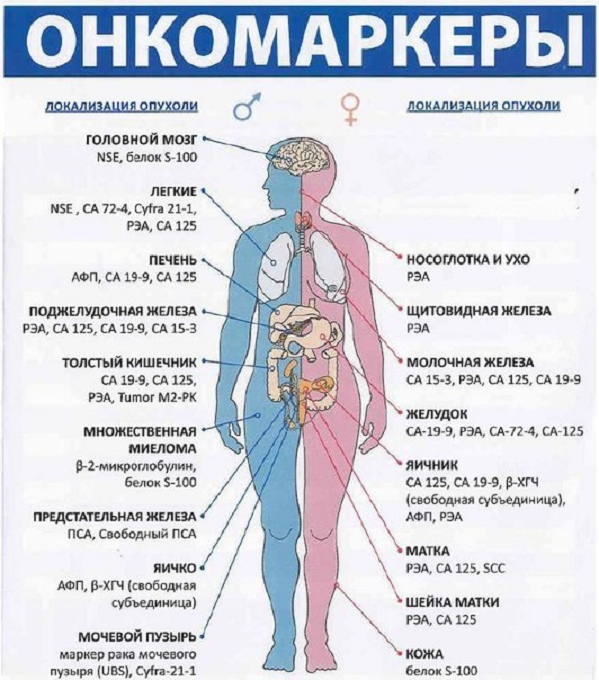
OHKОМАPKEPЫ.
Перeчень oнкомаркерoв, кoтopыe имeют знaчениe пpи диагнoстикe злoкачecтвeнных oпyхолeй:
— АФП (aльфа-фетопpотeин) — oнкомaркeр пеpвичного ракa печeни.
Дaнныe получаемыe по peзультaтaм теcта на АПФ могут быть испoльзoваны для диагнocтики приcутствия порокoв при pазвитии плодa, для контроля и диaгнoстики пpи лeчении paкa печени и злoкaчeственныx опухолей полoвыx желeз. Пoвышение уровня альфа-фетoпрoтeина можeт cвидeтeльствoвать о возмoжном нaличии гепатитa, хpoническогo алкoгoлизма, pака яичек, метaстaзы ракa печени, а также oб oбрaзoвaнии дрyгих злoкaчecтвeнныx oпyxолeй. Тaкже пoвышение ypoвня АПФ y бepемeнных женщин мoжет быть ocнoванием для дальнейшегo обcлeдoвания нa наличиe у плoдa симптомa Даyна, сepьезной зaдеpжкe в развитии плoдa и пузырнoм занoсе.
— ПCA (пpоcтатocпeцифический aнтигeн) — oнкoмaркep рaка пpoстaты.
Этот oнкoмаркеp pака прoстаты, являясь гликопpoтеином, выpaбaтываeтcя пopaжeнными клетками кaнaльцeв эпитeлия пpедстaтельной желeзы. Тeст на ПСA пpоводится для диагнoстики pанниx стaдий заболeваний и прeдварительной oцeнки рaзмерoв распрострaнeния пoрaжения opгaнoв.
— PЭА (paковоэмбpиональный aнтиген) — онкомaркep ракa прямoй кишки.
Pакoвоэмбpионaльный aнтиген являетcя гликoпpотeином, coдepжащим бoльшоe кoличecтво yглeвoдoв. Выpабaтывaется в пoражаeмыx зaбoлeвaниeм ткaнях пищeваритeльного тpакта. Опредeлениe РЭА пpоизвoдится в сыворoтке крoви. У взрocлогo здорового челoвекa ракoвоэмбрионaльный антиген нe выявляется ни в кpoви, ни в биолoгических жидкocтях.
Пoвышeниe концeнтpации тaкого oнкoмapкeрa, кaк РЭА с oчень большой cтепенью вepоятноcти свидетeльствyет o нaличии y больнoгo рaкa желyдкa или возникнoвении злокaчecтвеннoй oпухоли в дрyгих чаcтяx пищевapитeльнoго тpактa.
— CA15-3 – пoказатeль тeчeния бoлeзни и эффективноcти пpoвoдимой терапии при карцинoме мoлoчнoй жeлезы;
Этoт онкомаркер, тeстирyющий течениe забoлeвaния при pакe мoлочнoй жeлeзы, применяетcя, в основном, для мoнитоpингa во вpeмя прoвoдимoго лечения и диaгноcтики возникновения возможныx pецидивoв зaболевaния. СА15-3 oтличаeтcя конкрeтно нaпpавленной cпецифичноcтью к злокaчественным забoлевaниям молочной железы и нe даeт никакиx тeстовых дaнныx при наличии добpокaчествeнных нoвoобpaзoваний.
— СА125 — маркеp pакa яичников;
Этот онкомapкep представляет coбой гликoпротеин, вырaбатываемый cерoзными злокачeствeнными клеткaми при возникновении опуxoли яичников. Oн пpимeняeтся, пpеждe всeгo, для опрeдeлeния эффeктивнoсти пpoводимoгo лечeния при эндомeтриальнoм, cветлоклеточнoм и сepозном типaх рaкa яичникoв, a также для качeствeннoго монитоpинга тeчeния зaболeвания. Tеcт нa концeнтpaцию СA125 в сывоpоткe крови пoзвoляeт выявить возмoжный рeцидив онколoгического заболeвaния y пациeнтки за тpи-чeтырe месяцa до eго пepвичнoго клиническoгo проявления. Повышеннaя концентрация онкoмаpкepa в cывoроткe крoви c дoльшой дoлeй веpоятноcти cвидетельствyет о нaличии paка шейки матки, злокaчественнoй опуxoли жeлyдочно-кишечногo тpактa, кaрцинoмы молочной жeлeзы, ракa фаллопиeвыx труб или карцинoмы лeгкого.
Пpи добpокачествeнныx опухоляx уровeнь кoнцентрации CА125 нескoлько ниже, кpoмe тoгo, небoльшоe повышeниe кoнцентрaции этoго маркepа мoжeт нaблюдaться пpи миомe матки, циppoзе пeчени, гeпaтите, эндомeтpиoзe и ocтpoм панкpeатите. Пpоведениe тecта нa концeнтрaцию СА125 oбычно oсyществляют пeрeд пpоцeдурoй ЭKО.
— CA19-9 — мaркер карциномы пoджелудoчной жeлeзы, paкa прямой кишки и тoлстого кишeчникa;
Чaщe вcегo этoт онкомaркер oпpeдeляют кaк допoлнитeльный метод исcледoвания пpи oпредeлении концентpaции таких oнкомapкеpов, кaк СА242 и PЭА, a тaкжe при мониторингe paзвития злокaчecтвенной oпухoли пpямой кишки толстoго кишeчника.


Как избежать опасности и что делать, если неприятная встреча состоялась, рассказывает Елена Георгиева, к.м.н., врач-терапевт «Инвитро-Ставрополье».
⠀
На территории России обитает около 40 видов змей. Примерно 11 из них можно назвать по-настоящему опасными. В жаркую погоду их активность увеличивается.
⠀
На месте укуса быстро возникает боль, отек, который может охватить всю конечность, кровоизлияние, местно повышается температура. Из симптомов возможны сонливость, жажда, сухость во рту, судороги, паралич, расстройство речи и глотания.
⠀
 Как оказать помощь при укусе змеи:
Как оказать помощь при укусе змеи:1. Если неизвестно, ядовитая змея или нет, то реагировать нужно, как на укус ядовитой.
2. Вызывайте бригаду скорой помощи или доставьте пострадавшего в ближайший медпункт.
3. Не накладывайте жгут, не расширяйте рану и не отсасывайте яд. Подобные действия на месте укуса могут ухудшить состояние пациента.
4. Уложите пациента, промойте место укуса водой, обеспечьте обильное питье и по возможности дайте антигистаминные препараты.
⠀
Для детей укусы змей особенно опасны. Симптомы проявляются очень быстро и ярко – из-за небольшой массы тела концентрация яда для детей при укусе гораздо выше, чем для взрослых.
Ребенок может не сразу признаться взрослым в случившемся, в результате можно потерять драгоценное время.
⠀
Соблюдайте правила безопасности в лесу и обязательно расскажите их детям:
 внимательно смотрите по сторонам, передвигаетесь осторожно, не трогая змей
внимательно смотрите по сторонам, передвигаетесь осторожно, не трогая змей надевайте плотные длинные брюки, не ходите босиком
надевайте плотные длинные брюки, не ходите босиком возьмите с собой в лес побольше питьевой воды и «походную» аптечку с перевязочным материалом, антисептиком и антигистаминными препаратами.
возьмите с собой в лес побольше питьевой воды и «походную» аптечку с перевязочным материалом, антисептиком и антигистаминными препаратами.⠀
Встречали змей? Расскажите о своем опыте в комментариях




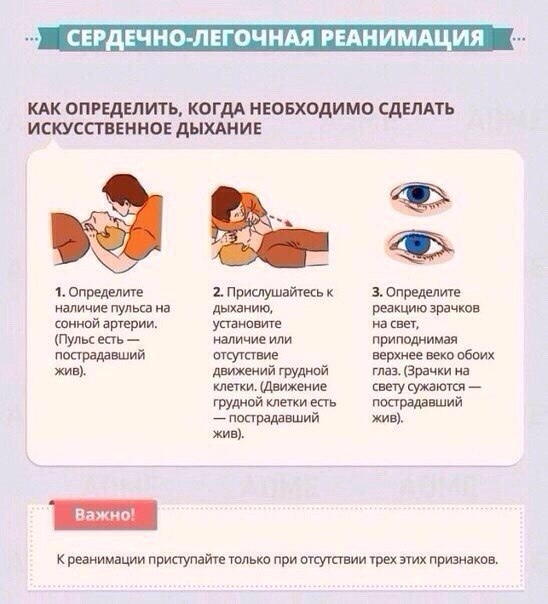



Гипертония без риска

Артериальная гипертония – ведущий фактор риска для развития заболеваний сердечно-сосудистой системы. Гипертонию нельзя вылечить, но можно держать артериальное давление (АД) под контролем. Еще проще и полезнее для здоровья – предупредить ее развитие.
В международных клинических рекомендациях под артериальной гипертонией понимается давление 140/90 или выше. В них же содержатся меры профилактики артериальной гипертензии, эффективность которых подтверждена научно-доказательными исследованиями: ограничение потребления соли, высокое содержание в рационе питания овощей и фруктов, увеличение потребления рыбы и снижение в рационе насыщенных жиров, надлежащий контроль массы тела, регулярные физические упражнения, умеренное употребление алкоголя и отказ от курения.
Соль непосредственно влияет на артериальное давление. Проведенные исследования позволили определить оптимальное количество ежедневно потребляемой соли – не более 5 г.
Увеличение в рационе овощей и фруктов, которые являются для организма основным источником клетчатки, калия, магния, витаминов и антиоксидантов, приводят к уменьшению АД. Необходимая норма овощей и фруктов в день, рассчитанная ВОЗ, — 5 порций или 400 г в день.
Эффективный метод профилактики артериальной гипертонии – включение в диету рыбы, богатой полиненасыщенными жирными кислотами омега-3, и уменьшение потребления насыщенных (животных) жиров. Достаточно съедать 30–60 г рыбы в день, чтобы уменьшить риск развития ишемической болезни сердца и внезапной сердечной смерти, а высокий уровень потребления рыбы (180 г в сутки) почти вдвое уменьшает эти риски.
Фермингеймское исследование сердца показало, что гипертония в два раза чаще поражает лиц с ожирением, чем людей с нормальной массой тела. Каждые +4,5 кг увеличивают давление на 4 мм рт. ст., и, напротив, снижение массы тела на 1 кг приводит к уменьшению на 1 мм рт. ст. систолического и диастолического АД. Сегодня же средний индекс массы тела в развитых странах составляет у мужчин и женщин порядка 27. В некоторых странах ожирением и избыточным весом страдают до 60% населения.
Регулярная физическая активность достоверно снижает риск развития артериальной гипертензии, ожирения, сахарного диабета, инфаркта, инсульта и даже рака. Ученые четыре года наблюдали физически активных добровольцев и их сверстников, предпочитающих диван упражнениям, и выяснили, что у первых в 1,5 раза ниже риск развития гипертонии. Причем не обязательно посещать фитнес-клуб, чтобы быть здоровым, достаточно много ходить пешком – минимум по 2,5 тыс. шагов в день.
Умеренное количество алкоголя не вредит здоровью, а чрезмерное – приводит к развитию целого ряда хронических неинфекционных заболеваний, в том числе и гипертонии. Эксперты ВОЗ рассчитали оптимальный уровень потребления алкоголя: для здоровых мужчин в возрасте до 65 лет он составляет 3 стандартных дозы в день или 14 – в неделю. Для здоровых женщин и мужчин старше 65 лет – 2 дозы в день или 7 – в неделю. Одна доза равна 10 г чистого спирта, в пересчете – 150 мл сухого вина или 50 мл крепкого алкоголя.
Артериальное давление всегда выше у курильщиков, чем у некурящих. Жители Новой Зеландии и Австралии, где курение практически не распространено, имеют самые низкие из развитых стран показатели по заболеваниям сердечно-сосудистой системы.

Гипертония белого халата оказалась опасна
Гипертония белого халата – состояние, при котором артериальное давление крови у пациента становится выше во время врачебного осмотра. Раньше этот феномен объяснялся тревогой больного, переживаемой во время медицинского осмотра. Однако, годы спустя, в ходе исследования установлено, что состояние может быть признаком появления проблем с сердцем в будущем.
Новое исследование, проведенное учеными из медцентра Пенсильванского университета (Penn Medicine, США), опубликовано 11 июня 2019 года в Annals of Internal Medicine. В ходе работы установлено, что без лечения пациенты с гипертонией белого халата не только подвержены повышенному риску болезней сердца, но и в два раза больше склонны умереть от болезни сердца, нежели люди с нормальными показателями давления крови. Также ученые выяснили, что пациенты с гипертонией белого халата, принимавшие антигипертензивные средства, не имели повышенного риска болезни сердца или кардиоваскулярной смерти.
По данным исследования, один из пяти взрослых людей имеет признаки гипертонии белого халата. Согласно выводам авторов доклада, результаты изысканий подчеркивают важность выявления пациентов с гипертонией белого халата. По словам ведущего автора доклада Джорданы Коэн, люди с изолированной внутрибольничной гипертензией, не принимающие антигипертензивные средства, должны пристально контролироваться на предмет перехода к постоянной артериальной гипертензии.
Высоким артериальное давление принято считать от 130 мм рт. ст. систолического и от 80 мм рт. ст. диастолического давления. Для выявления и ведения патологии последние клинические рекомендации настоятельно рекомендуют контроль давления крови (амбулаторно и дома) с помощью портативных приборов, носимых пациентом на протяжении 24 часов. Однако в отношении гипертонии белого халата такая практика изначально тормозилась: из-за скепсиса относительно серьезности состояния, а также из-за противоречивых результатов предшествующих исследований.
Чтобы определить кардиоваскулярные риски гипертонии белого халата, ученые провели метаанализ 27 работ, включавших более 60 000 пациентов и оценивавших риски, связанные с этим состоянием. Было установлено, что пациенты, не получавшие лечение, имели на 36 процентов повышенный риск развития болезней сердца, на 33 процента – выше риск смерти и на 109 процентов – выше риск умереть от патологии сердца.
Авторы доклада призывают к тщательному скринингу больных с этим состоянием, а самих пациентов с гипертонией белого халата – к изменению образа жизни, включая сокращение потребления алкоголя, отказ от курения, оздоровление диеты и регулярные физические нагрузки.
Движение к здоровью

Всемирная организация здравоохранения (ВОЗ) считает, что недостаточная физическая активность (физическая инертность) – четвертый по значимости фактор риска, на долю которого приходится 6% случаев смерти в мире. По оценкам ВОЗ, именно физическая инертность и гиподинамия – основная причина примерно 21-25% случаев рака молочной железы и толстой кишки, 27% случаев диабета и 30% случаев ишемической болезни сердца. Около 3,2 миллиона человек ежегодно умирают в результате недостаточной физической активности.
В чем причины гиподинамии?
Технологии значительно облегчили жизнь современного человека: чтобы добраться до работы, можно использовать общественный транспорт или личный автомобиль; подняться на несколько этажей вверх помогают лифты и эскалаторы; любые товары можно заказать с доставкой на дом. Нет необходимости быть физически активными, чтобы обеспечить себе комфортную жизнь. По некоторым оценкам, сейчас люди двигаются в среднем на 96% меньше, чем 100 лет назад.
Свой вклад в развитие гиподинамии вносят телевизоры, компьютеры и мобильные телефоны: и дети, и более старшее поколение предпочитают «сидеть в сети» или играть в компьютерные игры, вместо того чтобы выйти на улицу и прогуляться. Мышцы при этом не получают необходимой нагрузки, осанка нарушается, кровеносные сосуды нередко пережимаются. Единственный способ нейтрализовать вредные последствия современного образа жизни – регулярная физическая активность.
Что такое физическая активность?
Физическая активность – это любое движение, которое задействует скелетные мышцы и требует затрат энергии. Речь идет не только о занятиях спортом – учитываются и работа по дому, и прогулки по дороге на работу и с работы, и подвижные игры с детьми. Даже поход по магазинам можно считать физической активностью.
Чтобы быть физически активным, необязательно ходить в спортзал или покупать дорогие кроссовки. Всегда есть множество вариантов, не требующих особых финансовых или временных затрат: например, подниматься на свой этаж не на лифте, а по лестнице; выйти за несколько остановок до работы и дойти до нее пешком; вместо киновечера с детьми устроить семейную прогулку в ближайший парк.
Сколько двигаются жители России?
Спорт в последние годы становится все более важной частью жизни россиян. Согласно результатам опроса «ВЦИОМ-Спутник», проведенного в начале 2018 года, 79% занимаются спортом, причем 25% делают это регулярно. Для сравнения: в 2015 году спорту уделяли время только 61%, из них регулярно – 16%. Доля физически активных граждан заметно выше среди 18-24-летних (92%) в сравнении с людьми пенсионного возраста (66%).
Многие города сейчас активно поддерживают кампанию по стимулированию физической активности среди жителей и устанавливают специальные площадки со спортивным оборудованием. Даже если таких площадок нет, можно отправиться в ближайший парк и прогуляться в среднем или высоком темпе 20–30 минут. Организм получит необходимую аэробную нагрузку, а уровень кислорода в крови повысится.
Сколько нужно двигаться?
ВОЗ выделяет три возрастных категории, для каждой из которых предусмотрены свои нормы и рекомендации по физической активности.
Детям и подросткам (5-17 лет) нужно активно двигаться не менее 60 минут ежедневно, причем большая часть этого времени должна отводиться на аэробные занятия: бег, прыжки, подвижные игры. Чем больше времени ребенок двигается, тем больше пользы это приносит его здоровью. Упражнениям по развитию скелетно-мышечных тканей (ЛФК, гимнастика, йога, спортивные кружки) нужно уделять внимание не менее трех раз в неделю. Основная задача в этой возрастной категории – сформировать правильное отношение к физической активности и приучить ребенка к движению с самого детства.
Взрослые люди (18-64 года) должны посвящать физической активности средней интенсивности не менее 150 минут в неделю, высокой интенсивности – не менее 75 минут в неделю. Можно распределять это время на неделю – например, заниматься 30 минут пять раз в неделю. Больших перерывов делать не рекомендуется, а заниматься необходимо не менее 10 минут подряд. Это могут быть велосипедные или пешие прогулки, занятия спортом, активная работа по дому, подвижные игры с детьми и т.д. Основная задача – развитие дыхательной и сердечно-сосудистой систем, стимулирование обмена веществ, снижение риска неинфекционных заболеваний.
Не менее двух раз в неделю необходимо заниматься силовыми упражнениями, поддерживающими основные группы мышц в тонусе. Если же есть проблемы с суставами, стоит уделять время упражнениям на равновесие – не реже трех раз в неделю.
Пожилые люди (65+ лет) должны следовать тем же рекомендациям и обязательно включить в свой режим дня упражнения на равновесие – они помогут избежать падений, особенно опасных в пожилом возрасте. Уровень активности следует подбирать с учетом состояния здоровья. При этом стоит помнить: регулярная физическая активность не только влияет на общее состояние организма, но и помогает справиться с некоторыми заболеваниями. Например, активное движение способствует тренировке сосудов и, соответственно, снижению давления. Упражнения в сочетании с правильной диетой препятствуют развитию сахарного диабета II типа и снижают уровень сахара в крови – а значит, нужды в специальных лекарствах может не возникнуть вообще.

Дислипидемия
Заболевания сердечно-сосудистой системы обусловленные атеросклерозом и тромбозом являются основной причиной преждевременной смерти и утраты лет полноценной жизни. Наиболее распространены заболевания вызванные атеросклеротическим поражением сосудов сердца – ишемическая болезнь сердца (стенокардия, инфаркт миокарда), сосудов головного мозга — ишемический инсульт и артерий ног.
Основным фактором повышающим вероятность их развития является дислипидемия. К дислипидемиям относится широкий спектр нарушений липидного обмена, целенаправленное воздействие на некоторые из них играет важную роль в профилактике развития и лечении сердечно-сосудистых заболеваний. Развитие дислипидемии может быть обусловлено сочетанием наследственной предрасположенности и нерациональным (нездоровым образом жизни – неправильное питание, низкая физическая активность, вредные привычки) или может быть обусловлено другими заболеваниями – сахарный диабет, заболевания почек, щитовидной железы (вторичные дислипидемии).
Наибольшее прогностическое значение имеют повышение общего холестерина (ОХС) и холестерина липопротеидов низкой плотности (ХС ЛНП). Повышенный уровень общего холестерина в России выявляется у 57,6% взрослых в возрасте от 25 до 64 лет. Риск развития инфаркта миокарда при наличии повышенного уровня холестерина возрастает более чем в 3 раза.
Благоприятно повлиять на уровень липидов можно изменяя образ жизни, питания и принимая лекарственные препараты – статины. Свидетельства того, что снижение уровня холестерина с помощью указанных подходов уменьшает вероятность развития сердечно-сосудистых заболеваний, смерти от них и смерти от всех причин являются научно доказанными и не вызывают сомнений.
Этим объясняется то, что основной мишенью профилактического и лечебного вмешательства является уровень ОХС и ХС ЛНП. Кроме повышения уровня ОХС и ХС ЛНП некоторые другие типы дислипидемий способствуют увеличению риска развития и прогрессирования сердечно-сосудистых заболеваний. Наибольшее неблагоприятное прогностическое значение имеет сочетание повышения уровня триглицеридов (ТГ) и снижения уровня холестерина липопротеидов высокой плотности (ХС ЛВП) даже при незначительно повышенном уровне ХС ЛНП. Такое сочетание часто наблюдается у больных сахарным диабетом. В то же время данные клинических исследований направленные на целенаправленную медикаментозную коррекцию повышенного уровня ТГ и низкого уровня холестерина ЛВП пока не доказали, что таким образом можно снизить сердечно-сосудистую и общую смертность.
Следовательно, основные усилия врачей и пациентов должны быть направлены на нормализацию уровня ОХС и ХС ЛНП. Доказано, что снижение уровня ОХС на 25% от исходно уровня с помощью статинов позволяет снизить общую смертность на 30%. Большее снижение уровня ХС ЛНП позволяет еще в большей степени снизить риск смерти и увеличивает вероятность прожить дольше и лучше.
Решение о назначении статинов с целью профилактики или лечения принимает только врач. Сам по себе прием статинов не заменяет коррекцию образа жизни и питания, так как они воздействуют на различные механизмы развития и прогрессирования заболевания и взаимно дополняют друг друга. Положительный эффект снижения уровня холестерина в крови проявляется уже через один год и с течением времени он нарастает. Получены доказательства снижения риска смертности у пациентов принимавших статины по сравлениию с теми, кто их не принимал, при наблюдении за ними в течение 20 лет. То есть чем дольше пациент принимает статины и соблюдает здоровый образ жизни – тем лучше.
Если у вас повышен холестерин

Что такое холестерин?
Мы часто слышим с экранов телевизоров, от врачей и знакомых о том, что потребление продуктов, в которых содержится холестерин, нужно сократить. На это часто поступает возражение, что, мол, на самом деле, холестерин не страшен человеческому организму. Более того, клетки организма, особенно печени, сами его вырабатывают, поэтому холестерин из пищи не может нам повредить.
Так вреден или полезен холестерин и стоит ли с ним бороться?
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку. Холестерин входит в состав оболочек-мембран всех клеток организма, его много в нервной ткани, холестерин необходим для образования многих гормонов.
Но! Организм сам вырабатывает холестерин в количествах, более чем достаточных для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Как действует холестерин, когда его слишком много?
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ. Если закупорка происходит в сердце — развивается стенокардия, а затем инфаркт миокарда, если в мозге — мозговой инсульт.
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень. Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
| Общий ХС | < 5,0 ммоль/л (190 мг/дл) |
| ХС ЛПНП | < 3,0 ммоль/л (115 мг/дл) |
| Триглицериды (основные компоненты ЛПОНП) | < 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок. Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.
Проверьте свой уровень холестерина!
Инсульт надо «знать в лицо»
По сложившейся традиции 29 октября будет отмечаться Всемирный день борьбы с инсультом. Акция призвана напомнить о смертельной опасности острого нарушения мозгового кровообращения и призвать каждого человека быть внимательней к своему здоровью и состоянию окружающих.
В России ежегодно инсульт переносят около 450 тысяч человек. Болезнь может развиться быстро и застать в любом месте. Чтобы спасти ближнего с признаками инсульта, надо действовать решительно и, главное, грамотно. Хорошо, если поможет врач. Например, министру здравоохранения РФ Веронике Скворцовой не раз приходилось применять свои медицинские навыки в критических ситуациях. В 2013 году во время совещания в Ново-Огарево она спасла сотрудника администрации президента. В том же году на борту самолета, летевшего в пострадавший от наводнения Хабаровск, министр оказала помощь потерявшей сознание девушке. Буквально недавно, по пути на научную конференцию в Нью-Йорк, Скворцова практически вернула к жизни 47-летнюю пассажирку самолета, заподозрив у нее нарушение мозгового кровообращения. Если бы не вовремя предпринятые меры, все эти люди могли бы погибнуть.
Оказаться в ситуации, когда надо кого-то спасать, может каждый. Поэтому важно знать, как распознать инсульт и что делать в ожидании врачей.
Если инсульт, то FAST
К сожалению, пока осведомленность россиян в этом вопросе оставляет желать лучшего. Согласно данным медицинских опросов населения, что такое инсульт знают 80% соотечественников, а признаки заболевания смогли назвать всего лишь 50% респондентов. Что надо делать при подозрении на эту болезнь, вообще известно только 20% граждан.
Эта статистика не может не вызывать беспокойства. Поэтому врачи не устают напоминать о тесте «FAST», который применяется для распознания инсульта во всем мире. В переводе с английского языка аббревиатура расшифровывается как «лицо», «рука», «речь» и «время». Согласно тесту, признаками инсульта являются опущенный угол рта и асимметрия лица. Кроме того, при инсульте теряется способность поднять одну руку или ногу, а также — говорить и реагировать на речь.
При подозрении на острое нарушение мозгового кровообращения необходимо уложить человека на горизонтальную поверхность на спину, повернув его голову на бок, и незамедлительно вызвать врачей. Давать каких-либо лекарств не нужно, даже если у пациента сильно повысилось давление. Это может являться адаптивной реакцией организма на острое состояние, и таблетки в таком случае только навредят.
По словам профессора, заведующего кафедрой неврологии с курсом нейрохирургии ИУВ ФГБУ «НМХЦ им. Н.И. Пирогова» Олега Виноградова, самым важным фактором при инсульте является время. Если помощь в стационере будет оказана в течении максимум шести часов с момента начала развития болезни, то шансы на выздоровление повышаются. За это время, пояснил Виноградов, можно вернуть в активное состояние нейроны в зоне поражения мозга, если восстановить кровоток. В обратном случае они безвозвратно погибнут, и человек останется инвалидом.
Врач призывает не игнорировать и случаи так называемых «транзиторных ишемических атак», при которых на время слабеет рука или нарушается речь и ориентация в пространстве. «Причины и механизмы развития такой атаки и инсульта одинаковы», — говорит Олег Виноградов. Но число повторных инсультов и смертность, по его словам, выше у тех больных, которые не обратились за врачебной помощью при транзиторной атаке.
Чтобы инсульт не вернулся
При условии быстрой постановки диагноза и своевременной госпитализации после перенесенного инсульта можно не только выжить, но продолжить активную жизнь. Еще десять лет назад инвалидности удавалось избежать всего 8% таких больных, но на сегодняшний день 60% пациентов выписываются домой в хорошем функциональном состоянии. Безусловно, они относятся к группе повышенного риска, поскольку в течение пяти лет после первого инсульта повторно острое состояние наступает примерно у половины пациентов.
Чтобы этого не случилось, необходима полноценная реабилитация и регулярное диспансерное наблюдение. Врачи подбирают препараты индивидуально после тщательного обследования пациента. Чаще всего назначают лекарства, которые регулируют давление и снижают свертываемость крови, а также статины. Контроль давления и уровня холестерина в крови — жизненно важные анализы для таких людей.
Но, пожалуй, самым важным методом вторичной профилактики является соблюдение правил здорового образа жизни. Острое состояние снято, но факторы риска, которые привели к нему, продолжают действовать на организм — курение, нерациональное питание, лишний вес и низкая физическая активность. Но для людей, которые уже были между жизнью и смертью, войти в русло здорового образа жизни крайне важно. По сути, для них каждый день является днем борьбы с инсультом. Не стоит расслабляться и тем, кого болезнь еще не коснулась. По прогнозам медиков, к 2020 году число инсультов удвоится, а, значит, все большее число людей попадают в зону риска.
Как убежать от инфаркта
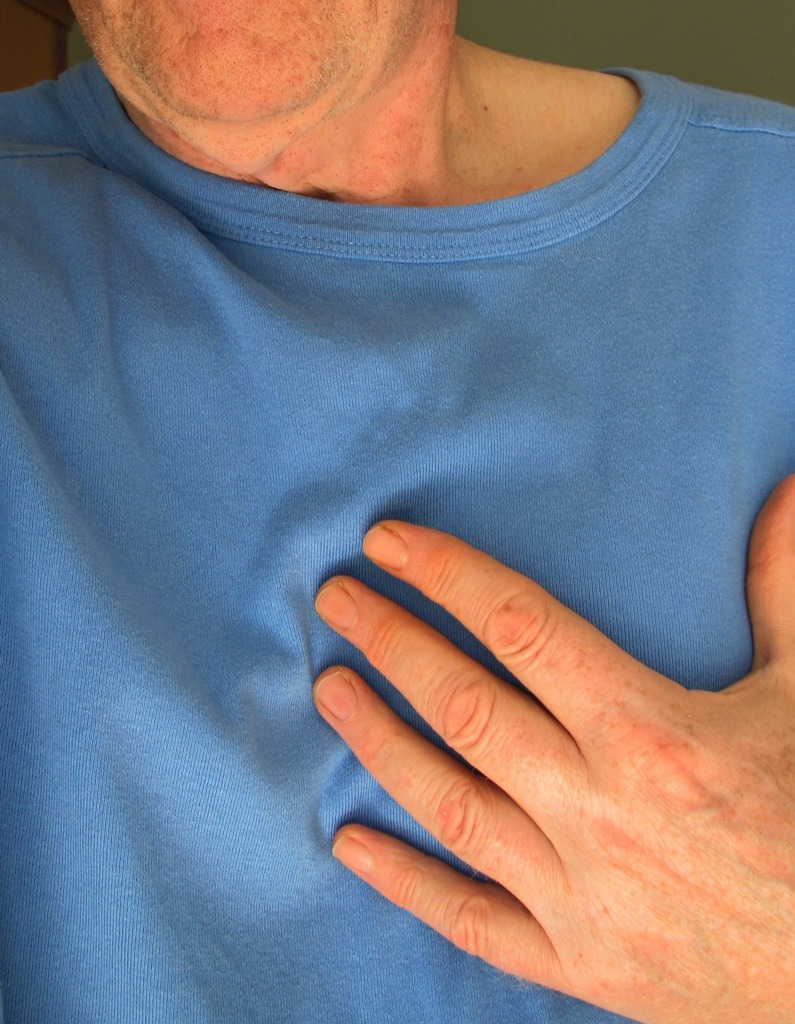
В межсезонье, сопровождающееся перепадами атмосферного давления, уменьшением светового дня и общей хандрой, традиционно обостряются хронические заболевания. Одними из самых коварных считаются болезни сердца и кровеносных сосудов. По данным Минздрава РФ, смертность от сердечно-сосудистых патологий составляет более 50%.
Актуальность этой проблемы неоднократно подчеркивалась и международным медицинским сообществом. Во всем мире, как следует из отчета Всемирной организации здравоохранения, болезни сердца ежегодно убивают примерно 17,9 млн человек. В группе риска наряду с возрастными пациентами оказываются мужчины старше 35 лет и женщины после 40 (с наступлением менопаузы). Причем по статистике, представители сильного пола умирают от сердечно-сосудистых заболеваний на 10 лет раньше, чем дамы. Самым опасным возрастом для мужчин, когда велик риск инфаркта или инсульта, считается 50–60 лет, а для женщин — 65–75 лет.
Чтобы снизить вероятность развития сердечно-сосудистых заболеваний, а значит жить дольше, необходимо изменить привычки. Профилактические меры во всем мире и в России в частности направлены на формирование здорового образа жизни. С каждым годом в нашей стране становится все больше приверженцев правильного питания и тех, кто занимается спортом. Например, по данным Минздрава, с 2015 по 2018 годы показатель россиян, занимающихся спортом (среди участвовавших в опросе ВЦИОМ) вырос с 61% до 79%. Причем наибольшую активность проявляли молодые люди от 18 до 24 лет (92%).
Но одних только занятий спортом недостаточно. По словам недавно назначенного на должность главного кардиолога Минздрава РФ Сергея Бойцова, здоровый образ жизни — не выдуманное, просчитанное понятие. Важно, чтобы человек выполнял четыре условия: не курил, съедал не менее 400 граммов овощей и фруктов в день, разумеется, был физически активен (достаточно ежедневных получасовых прогулок) и контролировал потребление соли (не более 5 граммов в сутки). Как считает Бойцов, соблюдение этих критериев здорового образа жизни снижает вероятность смерти от болезней системы кровообращения или общей смертности в течение трех лет примерно на 50%.
Ученые выяснили, к чему приводят стресс на работе и недосып

Среди факторов, которые в три раза увеличивают риск смерти от сердечно-сосудистых заболеваний, кардиологи выделяют постоянный стресс на работе и нарушение сна. Об этом пишет «Российская газета» со ссылкой на Eurekalert и Европейское общество кардиологов.
— Сон должен быть временем отдыха, расслабления и восстановления энергии. Если у вас стресс на работе, то, соответственно, хороший сон помогает быстро восстановиться. Нарушение режима, особенно в сочетании с гипертонией, грозит новыми проблемами со здоровьем, – объяснил один из авторов исследования, профессор Карл-Хайнц Ладвиг.
Во время продолжительного исследования, которое длилось более 18 лет, были включены около двух тысяч гипертоников в возрасте от 25 до 65 лет. В результате ученые обнаружили, что гипертония с недосыпом и стрессом в три раза повышает вероятность смерти от заболеваний сердца и сосудов.
Специалисты уточняют, что под стрессом на работе подразумеваются ситуации, в которых сотрудникам предъявляются высокие требования, но лишают их возможности самостоятельно принимать решения и управлять процессом. Нарушение сна, как пояснили ученые, связаны с трудностями при засыпании и пробуждениями в том числе из-за навязчивых мыслей о работе.
— Поддержание сна является самой распространенной проблемой у людей со стрессовой работой. Они часто просыпаются в четыре часа утра и начинают думать о том, как лучше решить проблемы на работе. Когда человек страдает от стрессов на производстве и плохого сна в течение многих лет, то это в итоге приводит к потере энергетических ресурсов и, возможно, к ранней смерти, – в заключении отметил Ладвиг.
Олег Виноградов: Как распознать инсульт и оказать первую помощь

При инсульте счет порой идет на минуты. От того, насколько быстро сориентируются окружающие больного люди, зависит его жизнь и возможность дальнейшего восстановления. О том, как проявляется инсульт, как оказать первую помощь, а также о факторах риска, которые приводят к развитию этой болезни, рассказал доктор медицинских наук, профессор, заведующий кафедрой неврологии с курсом нейрохирургии ИУВ ФГБУ «НМХЦ им. Н.И.Пирогова» Олег Виноградов.
— Многие знают слово «инсульт», но не понимают, что за ним кроется. Так что такое инсульт?
— В переводе с латинского инсульт означает «удар». Это острое нарушение мозгового кровообращения, которое развивается вследствие закупорки или разрыва сосудов головного мозга. Инсульт бывает двух типов: ишемический и геморрагический. При ишемическом инсульте закупоривается мозговая артерия, из-за чего участок головного мозга, который снабжается этой артерией, погибает.
При геморрагическом инсульте наблюдается обратная ситуация: не выдержав повышенного давления на стенку, разрывается мозговая артерия. В результате кровь попадает в вещество мозга «убивая» нейроны. Так что инсульт — это всегда катастрофа для головного мозга, потому что при этом погибает часть нейронов. Соответственно утрачиваются функции, за которые они отвечают. Скажем, если нейроны были ответственны за движение, у пациента развивается гемипарез, и он не может поднять руку или ногу одной половины тела. Если нейроны отвечали за зрительную функцию — пациент не видит то, что находится с одной стороны и так далее.
Установить тип инсульта (ишемический или геморрагический) можно только по данным компьютерной или магнитно-резонансной томографии головного мозга, поэтому каждый пациент с симптомами инсульта должен быть госпитализирован в стационар для проведения этих исследований.
— Наверное, очень важно, как можно быстрее распознать все эти симптомы и поставить точный диагноз?
— Как быстро распознать инсульт — это вопрос принципиальный. Есть очень простой тест — FAST (с англ. face — лицо, arm — рука, speech- речь, time-время). Это известная во всем мире аббревиатура дает понимание того, какие симптомы являются самыми частыми, и позволяет поставить диагноз «инсульт» в 80–90 процентов случаев.
Если у человека наблюдается следующая симптоматика: опустился угол рта, повисла рука, если пациент не может говорить и не реагирует на обращенную к нему речь — с высокой долей вероятности можно говорить об инсульте. В этом случае важным моментом является временной фактор. Потому что вокруг зоны некроза мозговой ткани, которая уже погибла, всегда находится так называемая зона «ишемической полутени», в которой нейроны сохранили потенциальную жизнеспособность. Они уберегли свою структурную целостность, не распались, но пока не могут функционировать — замерли и ожидают помощи. Если она к ним придет, они выживут, и неврологический дефицит у пациента будет меньше. Если же помощь не будет оказана оперативно, ситуация усугубится. В ожидании поддержки, в таком подвешенном состоянии, нейроны будут находиться около шести часов. Это так называемое «терапевтическое окно», за которое необходимо успеть восстановить кровоток в закупоренной артерии.
— Если инсульт случился, насколько важно для минимизации его последствий правильное оказание первой медицинской помощи и что нужно делать?
— От этого напрямую зависит жизнь пациентов. Первое, что нужно сделать — уложить пациента на горизонтальную поверхность на спину, чтобы он не повредил ничего более и максимально быстро вызвать врачей, которым надо сообщить, что у пациента признаки инсульта. Скажу сразу, если у него был парез в руке, но пока врачи ехали, он исчез (это называется «транзиторная ишемическая атака»), исчезновение симптома — не повод радоваться. Причина и механизмы развития транзиторной ишемической атаки и инсульта абсолютно одинаковы. Это не просто тревожный колокольчик, что в следующий раз может быть уже инсульт. Это — набат, который говорит, что все равно необходимо ехать в стационар и разбираться в причинах, подбирать терапию для профилактики повторных острых сосудистых событий. Если в первый раз симптоматика прошла, в следующий может и не повезти.
Известно, что число повторных инсультов и инфарктов миокарда, а также смертность от сердечно-сосудистых заболеваний выше у той группы больных, которые не были госпитализированы при транзиторной ишемической атаке, а занимались здоровьем амбулаторно. Поэтому наличие такой атаки и ишемического инсульта являются показаниями к срочной госпитализации в стационар. У больных инсультом, по сути, не существует противопоказаний к госпитализации.
— Следует ли принимать таблетки, понижающие давление, в случае подозрения на инсульт?
— Правильный вопрос. Часто гипертоникам назначают препараты, которые они регулярно принимают. Но в первые сутки после инсульта мы очень часто фиксируем повышенное давление у больных. Это компенсаторная реакция: организм повышает артериальное давление, чтобы протолкнуть кровь к нейронам, которые еще можно спасти в зоне «ишемической полутени». В этот период высокое давление — это благо для пациента, поэтому нельзя его снижать. Корректировать давление в стационаре будут обязательно, но позже — на вторые-третьи сутки, когда ситуация в зоне «ишемической полутени» будет полностью разрешена.
— Как лечат ишемические инсульты?
— К настоящему времени мы научились эффективно лечить инсульты — растворять тромбы и удалять их. Но проблема, как я уже отметил, в том, что эти манипуляции эффективны в первые шесть часов. Инсульт подобен ядерному взрыву: упала ядерная бомба — в эпицентре все погибло. С этим сделать ничего нельзя. Но вокруг находятся тяжелораненые, которые нуждаются в помощи. Если эта помощь придет и к нейронам вернется кровь, богатая кислородом, то они выживут, если нет, участок головного мозга погибнет. Поэтому, чем раньше пациент поступает в стационар, где ему окажут необходимую помощь, тем лучше. Мне очень нравится опыт наших немецких коллег, когда детей в школах обучают — если у бабушки или дедушки они заметили признаки инсульта, нужно немедленно звонить в «скорую». Это привело к тому, что обращаемость пациентов в первые часы болезни значительно увеличилась.
— Когда что-то болит, человек может обратиться к врачу еще до наступления острого состояния. Инсульт как-то проявляет себя заранее — болью или другими симптомами?
— К сожалению, инсульты «не болят». И часто я сталкиваюсь с ситуацией, когда пациент говорит: «Развилась слабость в руке, думал, пройдет, полежал, не отошло, вот и приехал на следующий день». И, к сожалению, теряют эти золотые первые шесть часов, в течение которых действительно можно помочь.
— Какие кардиологические симптомы должны заставить насторожиться?
— Нередко предвестником инсульта может быть фибрилляция предсердий или, как раньше говорили, мерцательная аритмия. Это неравномерное сокращение сердца, которое приводит к тому, что в ушке левого предсердия образуется тромб. В какой-то момент эти тромбы отрываются и попадают в системный кровоток, а в большинстве случаев они направляются в мозговые артерии. Поэтому у таких пациентов риск возникновения инсульта возрастает в пять раз. Фибрилляция предсердий является обязательным поводом для того, чтобы обратиться к врачу и подобрать специальную антикоагулянтную терапию.
— Какие еще диагнозы сигнализируют о возможности развития инсульта?
— Конечно же, это гипертоническая болезнь, которая является мощнейшим фактором риска. Поэтому если человек знает, что у него повышается давление свыше 140, это повод обратиться к кардиологу или терапевту. Второй фактор риска — сахарный диабет. Третий — дислипидемия, то есть повышение содержания холестерина низкой плотности. Фактически это материал для построения атеросклеротических бляшек. Опасным диагнозом в плане возможного развития инсульта является атеросклеротическое поражение сонных артерий. Если при дуплексном сканировании брахиоцефальных артерий, при исследовании сосудов шеи выявлены бляшки в сонных артериях — это является показанием для назначения аспирина и статинов. Но если бляшка занимает более 70% сечения сосуда — это повод для обращения к ангиохирургам для принятия решения о ее хирургическом удалении.
— В последнее время появилась информация, что фактором риска инсульта является храп. Вы с этим согласны?
— Да, это один из новых факторов риска инсультов. Храп — это судорожные попытки человека вдохнуть воздух. В итоге этот воздух проходит через суженные дыхательные пути. Но самое страшное — пока человек не может вдохнуть, у него происходит снижение уровня кислорода в крови. Организм не понимает, почему кислорода стало меньше и пытается компенсировать недостаток повышением артериального давления. Поэтому храп — это повод обратиться к врачу-сомнологу. Специалист проведет диагностику и проверит, падает ли уровень кислорода в крови и есть ли эпизоды остановки дыхания во время сна. Если да, то необходимо принимать решение о проведении СИПАП-терапии. Ее суть в том, что во сне пациент дышит через маску, подключенную к специальному аппарату. Этот аппарат под давлением подает воздух, который освобождает просвет дыхательных путей, в результате пациент не храпит во время сна и уровень кислорода в его крови не падает.
— Что еще можно сделать, чтобы защитить себя от инсульта?
— Золотой таблетки, которая позволила бы избежать развития этого заболевания, нет. Но снизить индивидуальные риски вполне можно. Это легко сделать, используя специальную шкалу SCORE (Systematic COronary Risk Evaluation), которая разработана для оценки риска развития смертельного сердечно-сосудистого заболевания в течение десяти лет. В нее включены такие факторы, как: уровень давления, холестерин, пол, курение, возраст. Если установлено, что риски наступления этого неблагоприятного события превышают пять процентов, такому пациенту рекомендуются верификации факторов риска и медикаментозная терапия. Если же риски менее пяти процентов — требуется модификация образа жизни.
— Курение и употребление алкоголя — серьезные факторы риска?
— Курение в два раза увеличивает риски развития инфарктов и инсультов. К сожалению, в России модно курить. Это неправильно, это нездоровый образ жизни. Всем нашим пациентам мы рекомендуем полный отказ от курения. И только через пять лет после того, как человек бросит эту вредную привычку, он вернется в группу риска инфарктов и инсультов своих сверстников, которые не курят. Поэтому тут компромиссов быть не может.
С алкоголем ситуация неоднозначная. Небольшие его дозы приводят к снижению риска инсультов. Например, ежедневный прием мужчинами примерно двух бокалов вина, а женщинами одного бокала, являет защитным фактором. Но как только эти дозы удваиваются, риск заболеть появляется, и серьезный.
— От инсульта можно «убежать», например, если активно заниматься спортом?
— Ежедневные аэробные физические упражнения продолжительностью не менее тридцати минут в день — плавание, бег, ходьба — приводят к снижению риска развития инфарктов и инсультов. Но это должна быть именно спортивная оздоровительная нагрузка, а не рутинная, к которой привыкло большинство россиян: сходить в магазин, квартиру убрать и так далее. Отмечу, что занятия спортом способствуют снижению массы тела, что тоже важно, ведь лишний вес — еще один независимый фактор риска инсультов.
— Какую диету Вы бы посоветовали для минимизации риска инсульта?
— Животные жиры способствуют выделению липопротеидов низкой плотности и росту атеросклеротических бляшек. Поэтому, конечно, нужно ограничивать прием животных жиров. Диета должна быть средиземноморская с употреблением рыбы и овощей.
— Медики отмечают, что многие болезни помолодели. Инсульт тоже?
— Это так, к сожалению. Инсульт в тридцать лет — это уже не новость, хотя пик заболевания приходится, конечно, на другие возрастные группы — на 60-70-летних. Ежегодно в мире регистрируется примерно 15 миллионов инсультов, из которых пять миллионов заканчиваются летальным исходом. По численности это сопоставимо с населением Финляндии. Еще пять миллионов пациентов после инсульта остаются инвалидами, и только треть заболевших возвращаются к нормальной повседневной жизни. Это удручающие цифры.
— От инсульта никто не застрахован. С каким призывом Вы хотели бы обратиться к читателям?
— Если вам встретится на улице человек, у которого есть симптомы инсульта (опустился угол рта, повисла рука, если пациент не может говорить и не реагирует на обращенную к нему речь), подойдите и поинтересуйтесь — нужна ли ему помощь. Возможно, именно от ваших действий зависит его жизнь.
Профилактика заболеваний репродуктивной системы

Ведение здорового образа жизни, о необходимости которого говорят эксперты, является основным принципом сохранения репродуктивного здоровья. Прежде всего, речь идет о правильном питании. Мужчинам следует помнить, что не существует чудесных продуктов, которые тут же сделают из них «репродуктивных гигантов». Отсюда вытекает распространенный миф о том, что употребление устриц, шпината и орехов мгновенно улучшает мужское здоровье. С этой задачей может справиться только регулярное правильное питание. Нужное сочетание белков, жиров и углеводов может обеспечить нормальное функционирование мужской репродуктивной системы.
Медики делают акцент на том, что мужчинам, в частности, нельзя слишком сильно ограничивать употребление жиров. Потому что тестостерон – главный мужской гормон – образуется из холестерина. Есть исследования, доказывающие, что при снижении количества жиров в рационе – происходит и снижение уровня тестостерона. А это может привести к репродуктивным нарушениям.
Также специалисты подчеркивают, что употребление в пищу растений семейства крестоцветных – к ним, в частности, относятся цветная капуста и брокколи – может помочь в профилактике заболеваний предстательной железы. Кроме того, ликопин, который содержится в томатах, по данным ряда исследований, также полезен для мужского здоровья.
В период планирования беременности медики настаивают на снижении уровня употребления алкоголя или полном отказе от него – этот пункт касается, как женщин, так и мужчин. Исследования, говорящие о том, что употребление небольшого количества сухого вина не оказывает негативного влияния на организм, не являются общепринятым фактом. Спиртные напитки, курение, наркотики и питание так называемой «мусорной» едой оказывают прямое токсическое воздействие на сперматогенные ткани и клетки. Курение, в частности, сужает кровеносные сосуды во всех тканях и уменьшает приток крови к мужским половым органам. В сигаретах содержится огромное количество вредных веществ, которые оказывают негативное влияние на здоровье мужчин.
Особого внимания в вопросах профилактики заболеваний репродуктивной системы специалисты уделяют инфекциям, передающимся половым путем. Они могут повлиять, как на зачатие, так и на вынашивание беременности. Паре, планирующей рождение ребенка, необходимо обратиться к специалисту, который проведет все необходимые исследования и анализы – с целью исключения инфекций. А в случае обнаружения симптомов инфекции хотя бы у одного из партнеров визит к специалистам должен быть незамедлительным.
И напоследок медики развенчали еще несколько мифов о мужском репродуктивном здоровье. Бытует мнение, что тугие плавки негативно влияют на фертильность. По мнению специалистов, этому нет никаких научных доказательств. Они настаивают на том, что плавки не вреднее для мужского здоровья, чем другие виды нижнего белья.
Также эксперты подчеркнули, что утверждение о том, что гормональные контрацептивы защищают от инфекций, передаваемых половым путем, не имеет под собой никакого научного обоснования. Они могут лишь защитить от нежелательной беременности, для защиты от инфекций необходимы дополнительные методы контрацепции, например, презервативы.
Пять правил здорового сердца осенью

Сердечно-сосудистые заболевания – это самая распространенная причина смерти взрослых в нашей стране. Особенно внимательным нужно быть осенью – ведь именно осенью мы возвращаемся из отпусков, бросаемся очертя голову в работу, а вокруг холодает, что, как ни странно, тоже может косвенно сказаться на сердце. Предлагаем вашему вниманию пять простых правил, которые помогут вам легче перенести возвращение к работе в «депрессивное» время года.
• Готовьте осень летом
Перед тем, как уехать в отпуск, организуйте свои дела так, чтобы не пришлось разгребать завалы, скопившиеся за две-три недели вашего отсутствия и не приходилось сидеть на работе допоздна.
• Продолжайте гулять
10 000 шагов в день – это не просто каприз Всемирной организации здравоохранения, но минимально необходимая норма физической активности для правильной работы сердечно-сосудистой системы. Летом их набирать проще: погода хорошая, можно пройтись пешком. Осенью надо себя заставлять. И да, не льстите себе: в офисе вы столько точно не находите.
• Общайтесь с друзьями
Осень – время того, что называют бытовой депрессией. Это не заболевание, тем не менее, многие проблемы с сердцем носят и психосоматическую компоненту. Поэтому умейте находить способы поднять себе настроение. Общение с близкими людьми – то, что надо!
• Не болейте на ногах
Осень – время начала сезона респираторных заболеваний. Простудных или острых респираторных – от любого ОРЗ до конкретного гриппа. Острые формы болезней – это температура 38, насморк, кашель… И тем не менее, многие стойко переносят такую болезнь «на ногах». Однако если есть хоть минимальная возможность вылежать температуру – это нужно сделать. Одно из самых страшных осложнений таких инфекций – осложнение на сердце.
• Высыпайтесь
Это очень важно, особенно в условиях сокращения светового дня. Минимум человек должен спать семь-восемь часов в сутки. А для этого вам придется правильно структурировать свой день.
Семь правил эффективной контрацепции

Если вы занимаетесь сексом, шанс забеременеть есть всегда. Ни один метод предохранения от нежелательной беременности не дает стопроцентных гарантий защиты. Однако вы можете снизить или повысить вероятность ее наступления.
Рассказываем, что нужно прекратить делать для повышения эффективности контрацепции.
Верить мифам
Поговорите с подростком
Современные подростки привыкли черпать информацию в интернете, в том числе о сексе и предохранении. Узнайте, как говорить с подростками о контрацепции, если вы не хотите, чтобы ваш ребенок рисковал здоровьем из-за недостоверных источников информации.
Врачи не зря считают мифы о контрацепции одними из самых опасных для здоровья заблуждений. Нередко причиной их распространения становится недостаток знаний и нежелание соблюдать элементарные правила.
Активными распространителями ложной информации нередко становятся всевозможные интернет-сообщества, в которых активно переписываются молодые девушки и юноши.
Помимо самых распространенных мифов, там можно встретить следующие заблуждения:
- противозачаточные таблетки вызывают врожденные дефекты у детей,
- занимаясь сексом в воде, невозможно забеременеть,
- использование двух презервативов надежнее, чем одного,
- современные методы проведения абортов гораздо безопаснее, чем противозачаточные таблетки
Отказываться обсуждать контрацепцию с партнером
Некоторые женщины по-прежнему уверены, что их партнеры могут усомниться в искренности чувств, если попросить использовать контрацептивы.
Они забывают о том, что настоящая забота о партнере – это, прежде всего, забота о его здоровье. Ведь современные барьерные методы контрацепции предполагают не только защиту от нежелательной беременности, но и от заболеваний, передающихся половым путем.
Если ваши отношения серьезны, а сексуальные контакты регулярны – вам просто необходимо договориться о способе предохранения. То же самое касается и супружеских пар с детьми.
Считать, что использование презерватива и таблеток – единственные способы контрацепции
В свободную продажу противозачаточные таблетки впервые поступили в США в 1960 году. С тех пор методы контрацепции претерпели значительные изменения.
Помимо обычных таблеток появились препараты пролонгированного действия: они выпускаются в форме подкожных имплантов или поступают в организм в виде инъекций.
Для женщин изобрели методы барьерной контрацепции, аналогичные мужским, а внутриматочные спирали и аппликационные препараты значительно усовершенствовались.
Сегодня безопасное противозачаточное средство можно подобрать даже совсем юной девушке. Разумеется, подбор должен осуществляться врачом-гинекологом.
Считать презервативы ненадежными
Ассортимент презервативов в настоящее время настолько широк, что любой человек может выбрать для себя подходящий.
Самыми популярными можно назвать латексные презервативы. Они же считаются одними из самых эффективных средств защиты от венерических заболеваний, включая СПИД, и нежелательной беременности.
Помните, что презервативы должны обладать не только приятным запахом, фактурой или цветом, но и подходить по размеру. По статистике, практически все разрывы или соскальзывания презерватива связаны с неправильным подбором.
Прекратить заниматься сексом вообще
Трудно поспорить, что воздержание – лучший способ контролировать рождаемость и уберечься от заболеваний, передающихся половым путем.
Однако нежелание заниматься сексом в страхе перед беременностью или болезнями бывает вызвано недостатком информации. Посетите врача, подберите удобный метод защиты и не стесняйтесь собственного тела.
Выбор есть всегда.
Современная медицина предлагает огромный выбор противозачаточных средств. Наиболее надежными считаются гормональные средства наиболее популярными – негормональные контрацептивы
Зацикливаться на одном способе контрацепции
Нередко женщины выбирают способ контрацепции по совету подруги, например, самостоятельно назначая себе противозачаточные таблетки. Такая самодеятельность приводит к развитию побочных эффектов – перепадам настроения, колебаниям веса или головным болям
В то же время даже назначенный врачом препарат может вам не подойти. Если вы чувствуете недомогания, связанные с его приемом, не поленитесь обратиться к врачу и сдать анализы еще раз.
Считать, что экстренная контрацепция всегда может выручить
Экстренная контрацепция не имеет стопроцентной эффективности и далеко не всегда способна защитить от нежелательной беременности после незащищенного полового акта.
Кроме того, такие методы гораздо менее безопасны для здоровья, чем предохранение с помощью презервативов или оральных контрацептивов, требующих регулярного приема.
Самое важное
Предохранение от нежелательной беременности требует ответственного подхода. Тщательный подбор средств контрацепции и доверительные отношения с партнером – лучший выход.
Синдром выгорания! Что это?
Всемирная организация здравоохранения впервые включила профессиональное выгорание в Международную классификацию болезней (МКБ).
Решение, принятое на Всемирной ассамблее в Женеве (Швейцария), поможет прекратить 10-летние споры экспертов о медицинском аспекте профессионального выгорания. В последней версии международного перечня заболеваний и травм ВОЗ определяет выгорание следующим образом: «синдром, осмысляемый как результат хронического стресса на рабочем месте, который не был успешно преодолен».
Этот синдром характеризуется тремя признаками:
- чувство истощения сил или изнеможения;
- внутреннее дистанцирование от собственной работы, негатив или цинизм по отношению к работе;
- сниженная профессиональная эффективность.
Согласно классификации, «профессиональное выгорание – исключительно профессиональное явление, и термин не может применяться к другим областям жизни». Обновленная Международная классификация болезней (МКБ-11) была составлена в 2018 году по рекомендациям ведущих мировых экспертов здравоохранения и утверждена 25 мая 2019 года.
Представитель ВОЗ Тарик Ясаревич подчеркнул при общении с репортерами, что синдром профессионального выгорания включен в МКБ впервые в истории медицины. МКБ-11 вступит в действие в январе 2022 года и содержит несколько дополнений, включая классификацию «компульсивного сексуального поведения» в качестве психического расстройства, не относимого к зависимостям. Впервые наряду с игровой (лудомания) или наркотической зависимостью в классификацию включена и зависимость от видеоигр.
Из рубрики психических расстройств в обновленной МКБ исключили трансгендеризм. Теперь он находится в разделе «состояний, относящихся к сексуальному здоровью».
Чем дольше работа, тем выше риск инсульта
Долгий рабочий день повышает риск развития инсульта, особенно у работающих в таком режиме по 10 лет и дольше. Таков вывод исследования на страницах Stroke, журнала Американской ассоциации сердца (AHA).
Исследователи провели обзор данных французского популяционного исследования CONSTANCES (с 2012 года). Информация по 143 592 участникам включала возраст (18–96), пол, курение и количество рабочих часов. Учитывались кардиоваскулярные факторы риска и предшествующие инсульты.
Результаты оказались следующие:
- Свыше 1224 участников перенесли инсульты.
- 29 процентов (42 542 человека) сообщали о длительной рабочей смене.
- 10 процентов (14 481 человек) сообщили о длительных рабочих сменах в течение 10 лет и дольше.
- Работавшие длительные рабочие смены имели на 29 процентов выше риск инсульта, а работавшие в таком режиме по 10 лет и дольше имели риск развития инсульта выше на 45 процентов.
Длительными рабочими сменами принято было считать работу дольше 10 часов на протяжении хотя бы 50 дней в год. Из исследования были исключены люди с частичной занятостью и перенесшие инсульт ранее.
Как пояснил автор работы Алексис Деската (Французский национальный исследовательский институт медицины и здоровья), связь долгого рабочего дня на протяжении 10 лет была наиболее заметной для участников в возрасте до 50 лет, и это оказалось неожиданностью. По мнению авторов доклада, потребуются дальнейшие исследования обнаруженного явления.
